ВЗАИМОСВЯЗЬ МЕЖДУ РАЗЛИЧНЫМИ ЭТИОЛОГИЧЕСКИМИ ГРУППАМИ ЦИРРОЗОВ ПЕЧЕНИ И ЧАСТОТОЙ РАЗВИТИЯ ОСЛОЖНЕНИЙ
Aннотация
В данной статье представлена проблема циррозов печени (ЦП) и связанных с ними осложнений. Заболеваемость ЦП и смертность непрерывно растет, что связано с широким распространением вирусных и токсических поражений печени. Осложнения ЦП являются основной причиной смерти больных. Был проведен ретроспективный анализ 89 историй болезней пациентов, находящихся на стационарном лечении в гастроэнтерологическом отделении ОГБУЗ «Белгородская областная клиническая больница святителя Иосаафа». В проведенном исследовании выявлены основные этиологические факторы развития ЦП, наиболее часто встречающиеся осложнения, проанализирована тяжесть течения ЦП. Наличие взаимосвязи не установлено между различными этиологическими группами ЦП и частотой развития большинства осложнений (печеночная энцефалопатия (ПЭ), кровотечение из варикозно-расширенных вен пищевода (ВРВП), гепатоцеллюлярная карцинома). Отмечено более частое развитие асцита, а также наличие более тяжелой стадии ПЭ у пациентов с этаноловым и сочетанным (вирусным гепатитом С (ВГС)+этанол) ЦП.
Введение. Цирроз печени (ЦП) является актуальной проблемой современной медицины в связи с широкой распространенностью, непрерывно возрастающей заболеваемостью и высокой смертностью. Около 10% населения мира имеет хронические заболевания печени, что составляет более 500 миллионов человек, при этом более 20 миллионов человек по всему миру страдают циррозом и (или) раком печени [5, 12]. По прогнозам ВОЗ, в ближайшие десятилетия число пациентов страдающих циррозом увеличится более чем на 60%, что связано с широким распространением токсических и вирусных поражений печени [4, 10, 14].
В России заболеваемость фиброзом и ЦП в 2015 году возросла на 6,7% по сравнению с 2014 годом [7]. Смертность от ЦП достигает 47,2 тыс. (2%) всех случаев в год и находится на 7-м месте среди причин смерти в РФ. [1].
ЦП, по определению ВОЗ, - диффузный процесс, характеризующийся фиброзом и трансформацией нормальной структуры печени с образованием узлов. Он является финальной стадией хронических заболеваний печени, основными причинами которых являются вирусные гепатиты В и С, аутоиммунные заболевания печени, этаноловые поражения, болезни обмена веществ (болезнь Вильсона-Коновалова, гемохроматоз, неалкогольный стеатогепатит) и др.
Течение и прогноз ЦП во многом определяется наличием и степенью выраженности осложнений. Возможные осложнения:
асцит;
спонтанный бактериальный перитонит;
печеночная энцефалопатия;
варикозное расширение вен пищевода;
гепаторенальный синдром;
гепатопульмональный синдром;
гепатокардиалный синдром;
синдром гиперспленизма;
тромбоз портальной вены;
гепатоцеллюлярная карцинома [2].
После постановки диагноза риск летального исхода от осложнений варьирует от 1 до 51% [11].
ЦП является динамическим процессом, который можно контролировать с учетом этиологического фактора для предупреждения, своевременной диагностики и лечения осложнений. Такой подход будет способствовать поддержанию нормальной функции печени, повышению качества жизни больных, улучшению прогноза заболевания и снижению смертности.
Цель: Определить взаимосвязь между различными этиологическими группами циррозов печени и частотой развития осложнений ЦП.
Материалы и методы исследования: Во время исследования было проанализировано 89 историй болезней пациентов, находившихся на стационарном лечении в гастроэнтерологическом отделении ОГБУЗ «БОКБ Святителя Иоасафа» в 2016 году. Процентное соотношение среди мужчин и женщин: мужчины – 35 (39,3%), женщины – 54 (60,7%). Возраст больных варьировал от 22 до 79 лет, средний составил – 58,3 лет.
Результаты исследования и их обсуждение:
В результате проведенного нами исследования основными этиологическими факторами ЦП стали: инфекции вирусами гепатита В или С – 53 (59,5%), аутоиммунные заболевания печени (ПБЦ, аутоиммунный гепатит, Overlap-синдром) – 17 (19,1%), этаноловое и сочетанное (вирусный гепатит С (ВГС)+этанол) поражение печени – 10 (11,2%). Кроме того, встречались единичные случаи ЦП в исходе неалкогольного стеатогепатита, алиментарного гепатита, болезни Вильсона-Коновалова, алиментарно-токсического гепатита и в сумме они составили – 4 (4,6%). В 5 (5,6%) случаях причина ЦП была не известна.
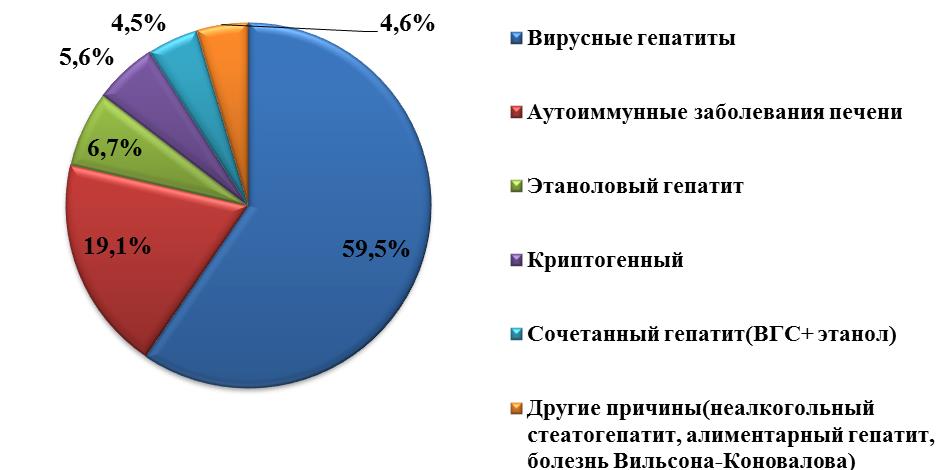
Рис. 1. Основные этиологические факторы ЦП.
Fig. 1. The main etiological factors of the LC.
При анализе этиологических групп выявлены следующие различия по полу: ЦП аутоиммунной этиологии (ПБЦ, аутоиммунный гепатит, Overlap-синдром) чаще отмечался у лиц женского пола (91,4%), а ЦП этаноловой и сочетанной (ВГС+этанол) этиологии - у мужского пола (90%).
Полученные данные объясняются более частым развитием аутоиммунных заболеваний у женщин [3]. Преобладание заболеваемости этаноловым ЦП среди мужчин, возможно, связано с более частым употреблением алкоголя. Общее употребление алкоголя на душу населения в 2010 году среди мужчин и женщин во всем мире составило, в среднем, 21,2 л и 8,9 л чистого спирта соответственно [8].
При анализе тяжести заболевания пациентов (по шкале Child-Pugh) компенсированный ЦП (класс А) встречался в 57 случаях (64%), субкомпенсированный и декомпенсированный ЦП (классы В и С) в 32 случаях (36%).
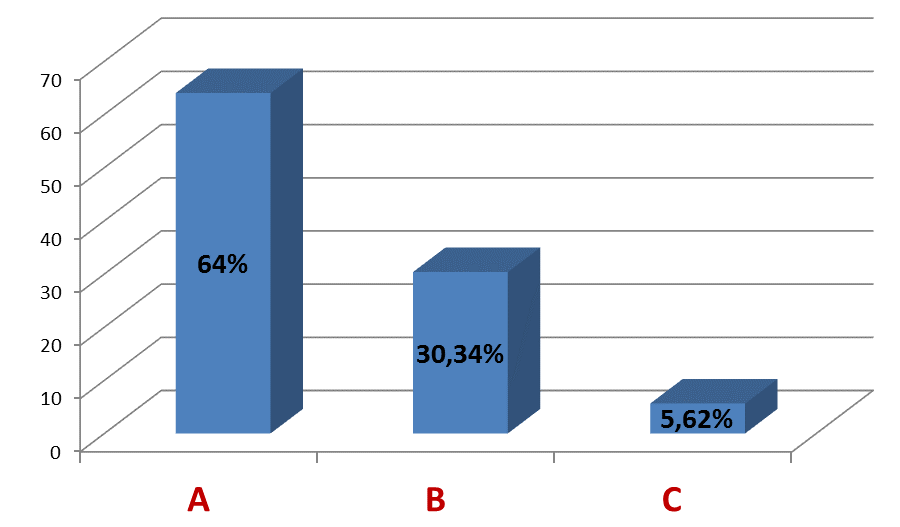
Рис. 2. Анализ тяжести заболевания пациентов (по шкале Child-Pugh).
Fig. 2. Analysis of the severity of the disease in patients (on the scale of Child-Pugh).
80% больных с декомпенсированным ЦП (класс С) составили пациенты с этаноловым и сочетанным (ВГС+этанол) ЦП, что, возможно, связано с поздней обращаемостью пациентов за помощью и их плохой комплаентностью.
При анализе частоты встречаемости осложнений ЦП, самым частым осложнением оказалась печеночная энцефалопатия (ПЭ) – 63 случая (73,3%), что согласуется с литературными данными [6, 9, 13]; вторым по частоте осложнением явился асцит – 14 случаев (16%). Кровотечения из варикозно-расширенных вен пищевода (ВРВП) наблюдались в 7 случаях (8%), гепатоцеллюлярная карцинома (ГЦК) в 2 случаях (2,3%).
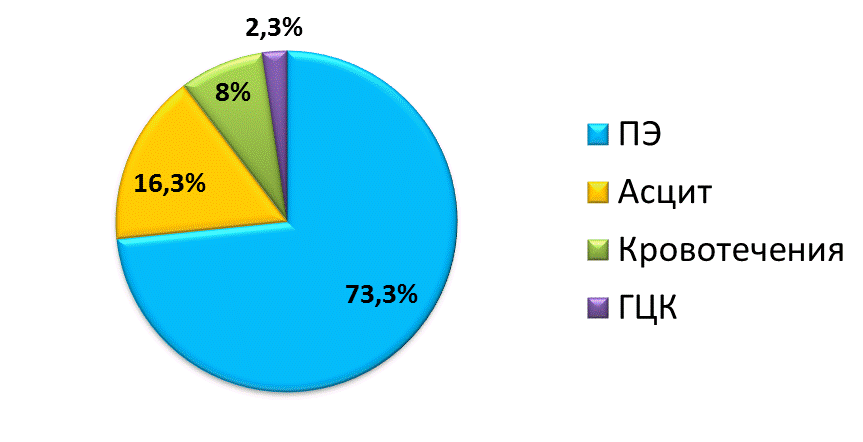
Рис. 3. Частота осложнений у пациентов с ЦП.
Fig. 3. The incidence of complications in patients with LC.
Анализ полученных данных показал, что у пациентов с циррозом печени различной этиологии не было найдено достоверных различий в частоте возникновения таких осложнений как ПЭ, кровотечение из варикозно-расширенных вен пищевода и ГЦК.
Отмечена тенденция к более высокой частоте возникновения асцита у больных с этаноловым и сочетанным (ВГС+этанол) ЦП по сравнению с другими этиологическим группами пациентов. А также наличие более тяжелой стадии ПЭ у этих пациентов.
Таблица 1.
Частота осложнений, характерных для ЦП различной этиологии
Table 1.
The incidence of complications that are characteristic for CP of different etiologies
| ПЭ | Асцит | Кровотечение из ВРВП | ГЦК |
Вирусные ЦП | 38 (76%) | 2 (4%) | 4 (4%) | 1 (2%) |
Аутоиммунные ЦП | 13 (76,5%) | 2 (11,8%) | 1 (5,9%) | 0 |
Этаноловые ЦП | 6 (100%) | 5 (83,3%) | 0 | 0 |
Криптогенные ЦП | 4 (80%) | 1 (20%) | 1 (20%) | 1 (20%) |
Сочетанные (ВГС+этанол) ЦП | 4 (100%) | 3 (75%) | 0 | 0 |
Заключение
Самыми частыми осложнениями ЦП являлись ПЭ, асцит и кровотечения из ВРВП. Различий в частоте возникновения ПЭ, кровотечений из ВРВП и ГЦК при циррозах печени различной этиологии не найдено. Отмечено более частое развитие асцита и более тяжелая стадия ПЭ у пациентов с этаноловым и сочетанным (ВГС+этанол) ЦП в сравнении с другими этиологическими группами. В дальнейшем это может служить основанием для выбора комплекса лечебных мероприятий, направленных на предупреждение развития этих осложнений.





















Список литературы