Распространённость клинических гериатрических синдромов среди пациентов с катарактой
Aннотация
Актуальность: На гериатрический статус людей старшего возраста влияют различные факторы, в том числе соматическая патология. Однако влияние катаракты, как ведущего офтальмологического заболевания и причины слепоты, на гериатрический профиль практически не анализировалось. Цель исследования: Изучение распространенности клинических гериатрических синдромов среди пациентов с катарактой. Материалы и методы: Распространенность клинических гериатрических синдромов изучена среди 220 пациентов пожилого возраста с катарактой, 240 пациентов старческого возраста с катарактой и 200 пациентов 75-89 лет с отсутствием катаракты и другой офтальмопатологии. Выявление гериатрических синдромов проведено на основе комплексной гериатрической оценки. Диагностика катаракты выполнена методом оптической когерентной томографии. Результаты: Установлено, что среди большого количества изученных клинических гериатрических синдромов у пациентов, страдающих катарактой, наиболее распространены синдром гипомобильности, когнитивных нарушений и синдром мальнутриции. При этом их частота высока не только в группе старческого возраста, но и в пожилом возрасте. В частности, синдром гипомобильности встречается соответственно в 80,8±2,5 случаев и 46,8±3,4 случаев на 100 обследованных против 23,5±3,0 случаев в группе без офтальмопатологии со статистически значимым различием не только в указанных группах, но и по отношению к другим клиническим гериатрическим синдромам. Синдром когнитивных нарушений выявлен в 64,2±3,1 случаев и 33,2±3,2 случаев на 100 человек (p<0,001), синдром мальнутриции – в 60,4±3,2 и 26,8±3,0 случаев (p<0,001). В группе пациентов 75-89 лет без офтальмопатологии синдром когнитивных нарушений и мальнутриции диагностирован в 21,5±2,9 случаев и 16,5±2,6 случаев на 100 человек соответственно. Синдром саркопении, старческой астении, падений, тревожно-депрессивный синдром, нарушения сна и мочеиспускания распространены значительно реже и, следовательно, в меньшей степени влияют на гериатрический статус пациентов с катарактой в пожилом и старческом возрасте. Заключение: У пациентов с катарактой наибольшую распространенность имеют синдром гипомобильности, когнитивных нарушений и мальнутриции, что необходимо учитывать при коррекции их гериатрического статуса.
Введение. Независимо от формы катаракты – ядерной или корковой – при данной офтальмопатологии происходит развитие зрительного дефицита вследствие сложного патогенетического каскада, начиная от оксидантного дисбаланса в виде повышения активных форм кислорода и снижения антиоксидантной защиты и, прежде всего в слезной жидкости, до нарушения в митохондриях, сопровождающихся усилением синтеза протеомных или белковых комплексов, ковалентно связанных дисульфидными мостиками, что приводит к помутнению хрусталика. Именно с вышеназванными механизмами связано формирование возрастной катаракты и данные патологические нарушения усиливаются по мере старения человека [1].
Катаракта представляет возраст-ассоциированную патологию глаза, при которой хрусталик глаза теряет прозрачность, что препятствует ясному и четкому зрению. Катаракта выступает ведущей причиной наступления слепоты, которая в 2020 году вызвала слепоту у 17,01 миллионов человек во всем мире [2]. Регионы с особенно высокой распространенностью слепоты вследствие катаракты, как доля слепоты от всех других причин наступления слепоты, включают Южную Азию, Океанию и Юго-Восточную Азию, где катаракта выступает доминирующей причиной слепоты, достигая половины всех случаев полной утраты зрения в 2020 году. Наименьшая распространенность катаракты, как причины слепоты, отмечена в Западной Европе – 11% [3], несмотря на высокий процент пожилого и старческого населения в этом регионе.
Формирование выраженного зрительного дефицита вследствие катаракты среди людей старших возрастных групп ассоциируется не только с инволютивными и патологическими процессами в хрусталике глаза, но и с другими дефицитарными состояниями в указанной когорте населения, которые могут существенно ухудшить функциональную активность таких пациентов.
Вследствие зрительного дефицита при катаракте у пациентов возникает различные проблемы по обслуживанию себя, поддержанию нормальных бытовых условий, пользованию личным или общественным транспортом, может развиться также синдром одиночества. Наличие катаракты способствует снижению социальной адаптации и повышает зависимость от окружающих, снижает доступность в получении медицинской помощи, в том числе специализированных видов – гериатрической, офтальмологической и других. Гериатрические синдромы, хорошо изученные среди пациентов с соматической патологией, в ряде случаев считаются потенциально обратимыми [4, 5, 6], что указывает на актуальность их ранней диагностики, в том числе и при катаракте.
Однако среди выполненных исследований установить влияние зрительного дефицита у пациентов с катарактой на изменение гериатрического профиля сложено, так как выборки проведенных исследований не соответствовали требуемому принципу однородности [7]. Во-вторых, диагноз катаракты устанавливался различными методами, иногда используемыми для скрининга, что также способствовало гетерогенности обследованных с катарактой. В-третьих, в анализ включались результаты кросс-секционных или ретроспективных исследований, а не проспективных с формированием сопоставимых основной и контрольной групп по возрасту, полу и общесоматической коморбидной патологии [7]. В-четвертых, клинические гериатрические синдромы у пациентов с катарактой анализируются крайне редко по широкому спектру и лишь в некоторых работах рассматриваются отдельные дефицитарные состояния – депрессия [8], тревожность [9], синдром старческой астении (ССА) [10], несмотря на то, что названные и другие гериатрические синдромы сопутствуют параллельно с катарактой или усугубляют состояние пациентов и особенно ССА, распространенность которых существенно возросла в общей популяции [4, 5, 6].
Цель исследования. Изучение распространенности клинических гериатрических синдромов среди пациентов пожилого и старческого возраста, страдающих катарактой.
Материалы и методы исследования. Исследование выполнено проспективно на базе Тамбовского филиала МНТК «Микрохирургия глаза имени академика С.Н. Федорова» среди 220 пациентов пожилого возраста с катарактой, 240 пациентов старческого возраста с катарактой и 200 пациентов 75-89 лет без офтальмологических заболеваний, у которых проведена комплексная гериатрическая оценка, включающая выявление следующих клинических гериатрических синдромов: саркопения, гипомобильность, мальнутриция, старческая астения, падений, болевой синдром, нарушения общей двигательной активности, психологические проблемы, когнитивные нарушения, тревожно-депрессивный синдром, нарушение сна, мочеиспускания. Пациенты с катарактой пожилого и старческого возраста рассматривались как две основные группы, а пациенты 75-89 лет, не имеющие офтальмологических заболеваний в момент обследования и в анамнезе, служили возрастным контролем.
При офтальмологическом обследовании пациентов всех названных клинических групп применялись: оптический когерентный томограф (аппарат «DRIOCTriton», Topson, Япония), компьютерная статическая периметрия, микропериметрия на аппарате «MAIA» (CenterVue, Италия), а также критерии диагностики катаракты, предложенные в федеральных клинических рекомендациях по оказанию офтальмологической помощи пациентам с возрастной катарактой.
Данное исследование проводилось в соответствии с рекомендациями Хельсинской декларации и после получения письменного согласия всех пациентов.
При статистическом анализе производился расчет относительных, средних арифметических величин и ошибок по общепринятой методике с использованием программы «Statistica 10.0». Сравнение распространенности клинических гериатрических синдромов в выделенных группах пациентов выполнено посредством критерия множественности сравнений – Краскела-Уоллиса. Статистическим значимыми принимались различия при p<0,05.
Результаты и обсуждение. Изучение распространенности основных клинических гериатрических синдромов в различных возрастных группах пациентов с наличием и отсутствием ядерной катаракты выявило статистически значимые различия по большинству из них и неодинаковую частоту (таблица 1).
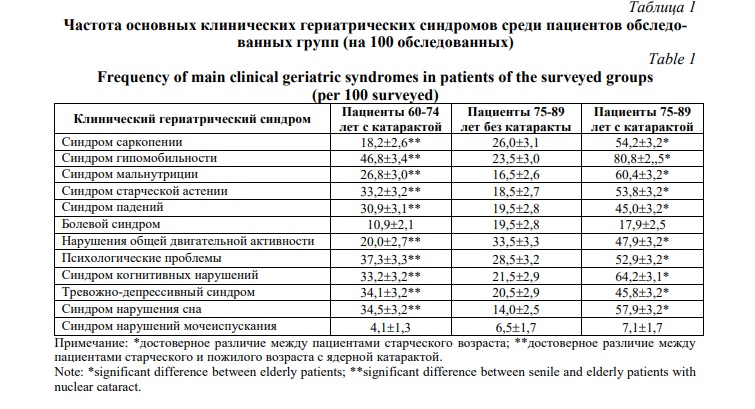
Последняя среди пациентов 75-89 лет с рассматриваемой офтальмопатологией наиболее высока для синдрома гипомобильности по отношению к группе возрастного контроля (p<0,001). У пациентов старческого возраста с ядерной катарактой в сравнении с пациентами аналогичного возраста без неё высокую распространенность имеют также синдром когнитивных нарушений (p<0,001), синдром нарушения сна (p<0,001), синдром саркопении (p<0,001), синдром старческой астении (p<0,001). Практически одинаковая распространенность в сопоставляемых группах старческого возраста присуща боевому синдрому (p>0,05) и синдрому нарушений мочеиспускания (p>0,05).
Среди пациентов 75-89 лет с ядерной катарактой частота основных клинических гериатрических синдромов статистически значимо выше не только по сравнению с пациентами старческого возраста без катаракты, но и с больными пожилого возраста с наличием ядерной катаракты. Данное заключение относится к подавляющей части анализируемых клинических гериатрических синдромов, за исключением болевого синдрома (p>0,05) и синдрома нарушений мочеиспускания (p>0,05).
В пожилом возрасте с наличием ядерной катаракты наибольшая распространенность свойственна синдрому гипомобильности (p<0,001), который вместе с тем почти в 2 раза реже встречается, чем у больных с ядерной катарактой 75-89 лет.
Существенно различается распространенность синдрома мальнутриции, который почти в 3 раза реже диагностируется в пожилом возрасте у больных с обсуждаемой офтальмологической патологией. Значительно отличается также в сравниваемых группах больных с ядерной катарактой частота нарушений общей двигательной активности с доминированием у пациентов 75-89 лет. Эти и другие достоверные различия в распространенности изученных клинических гериатрических синдромов убедительно свидетельствуют о том, что ядерная катаракта в старческом возрасте протекает с более выраженными нарушениями гериатрического статуса, чем в пожилом возрасте. Кроме того, наличие статистически значимых различий в частоте гериатрических синдромов между пациентами старческого возраста с ядерной катарактой и с её отсутствием показывает на вклад рассматриваемого офтальмозаболевания в формирование этих гериатрических синдромов, что необходимо учитывать в офтальмологической и гериатрической практике.
Таким образом, ухудшение гериатрического статуса пациентов старческого возраста с ядерной катарактой в континууме изученных клинических гериатрических синдромов обусловлено в основном синдромом гипомобильности, синдромом когнитивных нарушений и синдром мальнутриции, требующих первоочередного внимания и профилактики со стороны гериатров.
Полученные результаты по анализу частоты основных клинических гериатрических синдромов у пожилых больных с ядерной катарактой, у пациентов старческого возраста без данной офтальмологической патологии и с её наличием показывают высокую частоту среди больных 75-89 лет с ядерной катарактой (рис. 1). Распространенность основных клинических гериатрических синдромов в названной группе статистически значимо превышает таковую в группе возрастного контроля (p<0,001).
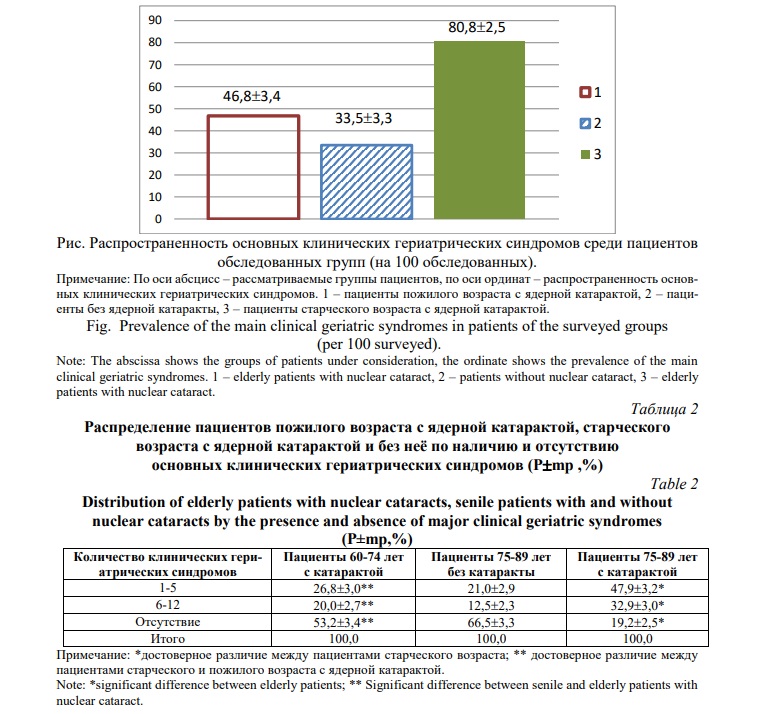
Распространенность основных клинических гериатрических синдромов среди пациентов старческого возраста с ядерной катарактой также репрезентативно выше, чем у пожилых пациентов с наличием ядерной катаракты (Р<0,001). Следовательно, наличие ядерной катаракты у пациентов старческого возраста существенно повышает распространенность основных клинических гериатрических синдромов.
Среди пациентов старческого возраста с ядерной катарактой наиболее часто диагностируется от 1 до 5 основных клинических гериатрических синдромов (таблица 2).
Это статистически значимо выше, чем у пациентов аналогичного возраста без катаракты (p<0,001). Это также статистически достоверно выше и в сравнении с группой пациентов 60-74 лет с ядерной катарактой. В целом же количество основных клинических гериатрических синдромов от 1 до 5 минимально среди пациентов 75-89 лет с отсутствием рассматриваемой офтальмологической нозологии. Такая же закономерность установлена и в распространенности 6-12-ти основных клинических гериатрических синдромов. От 6 до 12 названных синдромов чаще регистрируется в группе больных с ядерной катарактой старческого возраста, где их доля является максимальной (p=0,001). Данное различие достоверно как по отношению к возрастному контролю, так и к пациентам 60-74 лет с ядерной катарактой.
Соответственно среди больных 75-89 лет с ядерной катарактой установлена наименьшая доля с отсутствием основных клинических гериатрических синдромов, а максимальный удельный вес таких пациентов – в группе 75-89 лет без катаракты (p<0,001). В более половине процентов случаев отсутствие основных клинических гериатрических синдромов выявлено у пожилых больных с ядерной катарактой, что статистически значимо превышает показатель пациентов старческого возраста с наличием ядерной катаракты (p<0,001).
Нарушение зрения вследствие катаракты существенно ухудшает гериатрический статус пациентов и особенно в старческом возрасте, способствуя из-за развития сенсорной депривации формированию когнитивных нарушений и ССА [11-14].
Именно высокая распространенность синдрома когнитивных нарушений среди людей пожилого и старческого возраста офтальмологических учреждений считается важной проблемой [15]. Когнитивные расстройства выявлены у пациентов страдающих катарактой, чаще всего – в 78,1 случаев на 100 пациентов, что статистически значимо превышает аналогичный показатель среди пациентов того же возрастного ценза с глаукомой (74,4 случая), возрастной макулярной дегенерацией (62,3 случая) и возрастного контроля без офтальмологической патологии – 59,4 случаев на 100 человек. Наличие катаракты и других офтальмологических заболеваний, по мнению авторов, существенно повышает риск развития других гериатрических синдромов, в том числе синдрома гипомобильности, в отношении которого нами установлена максимальная распространенность, но неисследованного в других публикациях. Данное обстоятельство указывает на необходимость модификации стратегии профилактики ухудшения гериатрического профиля пациентов с катарактой в пожилом и старческом возрасте с переориентацией на приоритетность снижения гипомобильности, формирование которой может повышать риск ССА, тревожно-депрессивного синдрома и мальнутриции.
В настоящей работе показана высокая распространенность синдрома мальнутриции среди пациентов пожилого и старческого возраста с катарактой, о котором не сообщалось в предыдущих публикациях. Его распространенность в 2,3 раза повышается среди пациентов 75-89 лет по сравнению с группой 60-74 лет (p<0,001). Формирование синдрома мальнутриции при катаракте, на наш взгляд, может быть обусловлено как указанной выше высокой распространенностью синдрома гипомобильности, так и выраженным зрительным дефицитом вследствие катаракты, приводящих в совокупности к снижению функциональности по критерию «приготовление пищи» базовой функциональной активности, но требует специального и дополнительного анализа. Важно и то, что среди пациентов с катарактой в обеих возрастных группах и, особенно в старческом возрасте, значительную распространенность имеет ССА, представляющий наиболее проблемное проявление старения населения. ССА возникает вследствие возрастного снижения многих физиологических систем, что в совокупности приводит к уязвимости, к внезапным изменениям состояния здоровья. По различным оценкам [10, 16], от четверти до половины людей старше 85 лет имеют ССА и у них значительно повышен риск падений, зависимости от окружающих. Сообщения о связи ССА с нарушением зрения при катаракте ограничены [10]. Ожидается, что дальнейшие исследования прояснят механизм влияния зрительного дефицита, обусловленного катарактой, на ССА.
Вместе с тем доказанным фактом считается наличие ассоциации между тревожно-депрессивным синдромом с катарактой [7, 9]. Распространенность депрессии по данным мета-анализа, у пациентов с катарактой составляет 23%, тогда как в нашем исследовании частота тревожно-депрессивного синдрома была значительно выше как в пожилом, так и старческом возрасте. По данным другого исследования, распространенность тревожно-депрессивного синдрома среди пациентов пожилого и старческого возраста с катарактой составляет 34,2 случая на 100 человек, что статистически значимо чаще, чем в аналогичном возрасте у людей с глаукомой (28,2 случая), возрастной макулярной дегенерацией (14,2 случая) и без офтальмологических заболеваний (4,3 случая на 100 обследованных). Однако обследованные пациенты с глаукомой в Китае имеют более высокий балл тревожности и депрессии, чем пациенты с катарактой [17]. При этом повышают уровень депрессии и тревожности при катаракте низкая острота зрения без коррекции [18].
Другие гериатрические синдромы у пациентов старших возрастных групп, страдающих катарактой, изученные нами, не получили отражения в научных публикациях. Заключение. Среди изученного широкого спектра клинических гериатрических синдромов у пациентов пожилого и старческого возраста с катарактой выявлено, что патогномоничными для этой нозологической группы пациентов являются синдром гипомобильности, когнитивных нарушений и мальнутриции. Указанное обстоятельство свидетельствует о необходимости ранней диагностики названных дефицитарных состояний с последующей коррекцией для достижения стабилизации и предупреждения ухудшения гериатрического профиля, а улучшение когнитивных способностей позволяет повысить комплаентность пациентов с катарактой.
Информация о финансировании
Финансирование данной работы не проводилось.




















Список литературы