СРОКИ ПОЯВЛЕНИЯ ОСНОВНЫХ КЛИНИЧЕСКИХ СИМПТОМОВ ПРЕЭКЛАМПСИИ НА СОВРЕМЕННОМ ЭТАПЕ
Aннотация
Целью настоящего исследования явилось изучение сроков появления первых клинических симптомов преэклампсии у 300 пациенток фертильного возраста с преэклампсией различной степени тяжести и длительности. Данные проведенного исследования показали, что чем тяжелее протекала преэклампсия, тем раньше были диагностированы ее первые клинические симптомы. При «сочетанной» преэклампсии ее клинические проявления диагностировались раньше, чем при «чистых». По мере увеличения срока гестации происходило прогрессирование заболевания. Длительность течения «легких» форм преэклампсии до момента родов в среднем составило от 3 до 4 недель, «средних» – от 5 до 6 недель, «тяжелых» – более 6 недель. Знание этих процессов, на мой взгляд, позволит разработать оптимальную восстановительную терапию в послеродовом периоде, что может улучшить «отдаленный» прогноз.
Ключевые слова: беременность, преэклампсия, токсикоз, угроза прерывания, преждевременные роды, преждевременная отслойка нормально расположенной плаценты
Введение. Многочисленные проблемы преэклампсии по–прежнему остаются актуальными для практического акушерства. За последние 10 лет частота данной патологии в Российской Федерации и в мире имеет тенденцию к увеличению и находится в пределах от 12 до 20%. Кроме того, отмечается рост частоты «сочетанных» форм, которые в настоящее время составляют около 70% [2, 3, 7].
Преэклампсия является осложнением беременности, связанным с генерализованным ангиоспазмом, приводящим к глубоким расстройствам функции жизненно важных органов и систем. К наиболее типичным клиническим проявлениям преэклампсии относится триада симптомов: повышение АД, протеинурия, отеки. Иногда имеется сочетание двух симптомов: гипертензия и протеинурия, гипертензия и отеки, отеки и протеинурия [13].
Несмотря на внедрение новых методов диагностики и лечения преэклампсии, она является одной из ведущих причин репродуктивных потерь [4, 6, 13].
Прекращение беременности у пациенток с преэклампсией не решает полностью проблемы качества их здоровья после родов. Не происходит полного восстановления нарушенных функций, а остаются системные сосудистые и метаболические нарушения [11].
Знание этих процессов, на мой взгляд, позволит разработать оптимальную восстановительную терапию в послеродовом периоде, что может улучшить «отдаленный» прогноз.
Цель исследования: изучение сроков появления первых основных клинических симптомов преэклампсии в зависимости от ее степени тяжести и длительности на современном этапе.
Задачи исследования:
1. Определить сроки появления первых клинических симптомов преэклампсии «легкой» степени тяжести
2. Определить сроки появления первых клинических симптомов преэклампсии «средней» степени тяжести.
3. Определить сроки появления первых клинических симптомов преэклампсии «тяжелой» степени тяжести.
4. Установить возможные осложнения в различные сроки гестации при преэклампсии.
Материалы и методы. У 300 пациенток с преэклампсией в возрасте от 16 до 41 лет (в среднем 28.5+12.5 лет) проведен клинический анализ сроков появления первых клинических симптомов преэклампсии (основная группа исследования). 200 пациенток аналогичные по возрасту с неосложненной беременностью составили контрольную группу.
При анализе сроков появления симптомов преэклампсии учитывались следующие параметры: очень «раннее» начало – от 24 до 30 недель гестации, «раннее» – 31-34 недели, «позднее» – 35-38 недель.
Длительность течения преэклампсии оценивалось: от 1 до 3 недель – «короткое» течение, от 4 до 6 недель – не длительное, более 6 недель – длительное.
При оценке степени тяжести преэклампсии учитывались: характер отеков, уровень протеинурии и показатели артериального давления (балльная оценка по Гоек в модификации Савельевой, 1982) (табл.).
Таблица
Оценка степени тяжести преэклампсии (Goeeke, модификация Г.М. Савельевой)
Table
Assessment of severity of a preeklampsiya (Goeeke, G.M. Savelyeva's modification)
Симптомы | 0 баллов | 1 балл | 2 балла | 3 балла |
Отеки | нет | на голенях или патологическая прибавка веса | на голенях, передней брюшной стенке | генерализованные |
Протеинурия (г/л) | нет | 0.033-0.132 | 0.132-1.0 | 1.0 и выше |
Систолическое АД (мм.рт.стлб.) | ниже 130 | 130-150 | 150-170 | 170 и выше |
Диастолическое АД (мм.рт.стлб.) | до 85 | 85-95 | 95-110 | 110 и выше |
Сроки появления гестоза (нед.) | нет | 36-40 нед. или в родах | 30-35 нед. | 24-30 нед. и ранее |
ЗВУР плода | нет | нет | отставание 1-2 нед. | на 3-4 нед. и более |
Фоновые заболевания | нет | проявление заболевания до беременности | проявление заболевания во время беременности | проявление заболевания до и во время беременности |
Примечание: до 7 баллов – легкая степень; 8-11 баллов – средняя степень; 12 баллов и более – тяжелая степень
Исследование было проведено на фоне патогенетической терапии, основанной на современных принципах лечения преэклампсии (федеральные клинические рекомендации, 2013).
Полученные цифровые данные исследования были обработаны параметрическими методами оценки достоверности: определение ошибки репрезентативности (m), доверительных границ средних (М) и относительных величин (Р), оценки достоверности разности результатов исследования (t), определение уровня значимости исследования (р) по специальной таблице. За критический уровень значимости при проверке статистических гипотез был принят (р) равном или меньше 0.05.
Результаты и обсуждение. Анализ данных исследования показал, что возрастной состав обследуемых был достаточно разнороден.
Так, в группе пациенток с преэклампсией «легкой» и «средней» степени тяжести преобладали первобеременные в возрасте от 19 до 30 лет (в среднем 24.5+5.5 лет) умственного труда.
При «тяжелой» степени данной патологии – возрастало количество «юных» и «возрастных» первородящих.
Среди пациенток контрольной группы исследования статистически достоверно (р=0.03) также преобладали первобеременные фертильного возраста от 21 до 32 лет (в среднем 26.5+5.5 лет).
Большое диагностическое значение для пациенток с преэклампсией имеет срок беременности, при котором были диагностированы ее первые клинические проявления: отеки, протеинурия, гипертензия.
По данным литературы, фактор длительности оказывает такое же неблагоприятное влияние на организм матери и плода, как и степень тяжести преэклампсии [1, 7, 12].
В проведенном исследовании установлено, что чем тяжелее протекала преэклампсия, тем раньше она началась (рисунок).
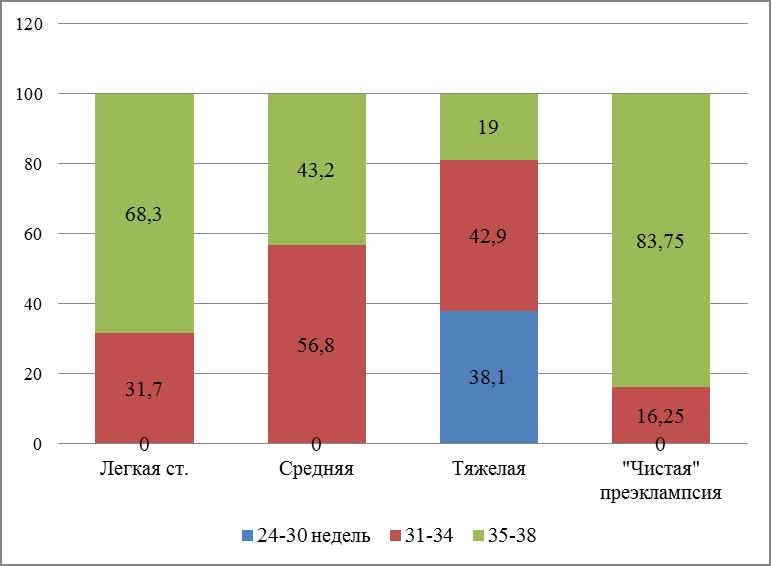
Рис. Сроки появления первых клинических симптомов преэклампсии (%)
Fig. Terms of emergence of the first clinical symptoms of a preeklampsiya (%)
Данные рисунка показали, что у подавляющего большинства пациенток с «чистой» преэклампсии было отмечено «короткое» или не длительное течение – от 2 до 4 недель (в среднем 3+1 недель). При этом в основном, из клинических симптомов преобладали отеки и умеренная гипертензия. У пациенток данной группы было отмечено «позднее» начало преэклампсии.
При «сочетанных» формах преэклампсии ее клинические проявления диагностировались раньше, чем при «чистых».
Так, у 136 (61.9%) пациенток с данной патологией было отмечено не длительное течение от 3 до 6 недель (в среднем 4.5+1.5 недель), у 84(38.1%) – длительное (более 6 недель (в среднем 8+1.5 недель)). При этом наиболее выражены были симптомы гипертензии и протеинурии и было отмечено «раннее» и «очень раннее» начало.
При анализе выраженности клинических симптомов преэклампсии выявлена определенная закономерность.
В начале у беременных появлялись отеки вне зависимости от степени тяжести преэклампсии, потом присоединялась гипертензия и протеинурия.
При «легких» и «средних» формах преэклампсии классическая триада симптомов практически не встречалась, а то и было отмечено моносимптомное течение. Триада симптомов отмечалась только у пациенток с тяжелыми формами данной патологии, которые получали лечение в условиях реанимационного отделения.
У пациенток с экстрагенитальной патологией выраженность клинических симптомов зависело от вида заболевания. Так, если у пациенток имелась гипертоническая болезнь, то преобладала гипертензия, пиелонефрит – протеинурия, нарушение жирового обмена – отеки.
Что это преэклампсия или проявление экстрагенитальной патологии? Это повод для научных дискуссий.
Согласно современным представлениям преэклампсия негативно оказывает влияние на течение гестационного процесса. Среди наиболее важных осложнений следует отметить: преждевременную отслойку нормально расположенной плаценты, острую и хроническую плацентарную недостаточность, антенатальную гибель плода и др. В последние годы увеличилась частота осложнений, связанных с нарушением функций печени и почек. Все эти факторы приводят к высокой материнской и перинатальной заболеваемости и смертности [8].
При анализе данных течения беременности на «ранних» сроках гестации установлено, что у каждой второй пациентки с «чистой» преэклампсией и у большинства – с «сочетанной» – было отмечено патологическое течение первой половины беременности.
Среди осложнений у половины из них преобладал токсикоз умеренной степени тяжести и угроза прерывания беременности, которая наблюдалась у 26(32.5%) пациенток с «чистой» преэклампсией и у 103(46.8%) – «сочетанной».
При анализе данных у пациенток контрольной группы исследования статистически достоверно (р=0,05) установлено, что беременность до 20 недель у 153(76.5%) обследуемых протекала без осложнений, у 27(13.5%) – осложнилась токсикозом легкой степени тяжести, у 20(10.0%) – угрозой прерывания беременности.
Следует отметить, что у пациенток данной группы с угрозой прерывания беременности был высокий инфекционный индекс, причем у большинства из них до наступления беременности диагностировались воспалительные заболевания женской половой сферы.
Таким образом, структура осложнений в первой половине беременности у пациенток контрольной группы не отличалась от таковой, как при преэклампсии, однако количество обследуемых с осложнениями при нормально протекающей беременности в среднем в 2-3 раза было меньше, чем при преэклампсии.
Анализ данных, отражающих течение беременности на «поздних» сроках гестации показал, что среди осложнений у пациенток с «тяжелой» преэклампсией преобладало «досрочное» родоразрешение и преждевременная отслойка нормально расположенной плаценты.
По данным литературы, преждевременные роды являются наиболее частой причиной высокой перинатальной заболеваемости и смертности. Роды, начавшиеся в более «ранние» сроки гестации, наиболее неблагоприятны в плане рождения жизнеспособного ребенка [5, 10].
В зависимости от степени тяжести преэклампсии, при «легкой» форме данной патологии преждевременные роды были выявлены у каждой десятой пациентки, при «средней» – у каждой пятой, при «тяжелой» – у каждой третьей.
Следует отметить тот факт, что признаки невынашивания беременности у пациенток c «тяжелой» преэклампсией сочетались с декомпенсацией плацентарной недостаточности (по данным кардиотокографии и ультразвуковой допплерометрии), по поводу чего у каждой четвертой пациентки с данной патологией проведено «досрочное» родоразрешение в сроках от 22 до 33 недель гестации (в среднем 27.5+5.5 недель).
Преждевременная отслойка нормально расположенной плаценты, являющаяся основной причиной материнской и перинатальной смертности, наблюдалась у 15 из 63 пациенток с «тяжелой» длительно текущей преэклампсией на фоне гипертонической болезни.
При анализе данных особенностей анамнеза и течения беременности у пациенток с преждевременной отслойкой плаценты статистически достоверно (р=0,05) установлено, что это были повторнобеременные в возрасте от 26 до 32 лет (в среднем 29+3 лет) умственного труда. У большинства из них до наступления беременности отмечалась дисменорея и воспалительные заболевания женской половой сферы. Первая половина беременности в большинстве случаев протекала с токсикозом тяжелой степени. Появление первых клинических симптомов преэклампсии у данных лиц диагностировалось в сроках от 24 до 35 недель беременности (в среднем 29.5+5.5 недель).
У пациенток контрольной группы исследования статистически достоверно (р=0.05) установлено, что преждевременные роды были исключительно только у лиц (12,7%) с высоким инфекционным индексом, а преждевременная отслойка плаценты вообще не зафиксирована.
Из этого следует огромная значимость инфекционных факторов в развитии невынашивания беременности. Если у пациенток с преэклампсией на частоту преждевременных родов влияла степень тяжести данной патологии, то у пациенток контрольной группы исследования – инфекционные агенты.
Выводы
1. Развитие преэклампсии наблюдалось после 20 недель беременности. Чем тяжелее протекала преэклампсия, тем раньше были диагностированы ее первые клинические симптомы. Причем, при «сочетанной» преэклампсии ее клинические проявления диагностировались раньше, чем при «чистых».
2. По мере увеличения срока гестации происходило прогрессирование заболевания. При этом, длительность течения «легких» форм преэклампсии до момента родов в среднем составило от 3 до 4 недель, «средних» – от 5 до 6 недель, «тяжелых» – более 6 недель.
3. Основными осложнениями в первой половине беременности у пациенток с преэклампсией были токсикоз и угроза прерывания беременности, во второй – невынашивание беременности и преждевременная отслойка нормально расположенной плаценты. Данные осложнения были наиболее выражены у пациенток с «тяжелой» длительно текущей преэклампсией.
В отношении данной статьи не было зарегистрировано конфликта интересов.





















Список литературы