Синдром возрастной полости рта как компонент гериатрического статуса
Aннотация
Актуальность: По данным литературы имеется высокая степень распространённости синдрома старческой астении (frailty) среди лиц старческого возраста. Это состояние сопряжено рядом физических, функциональных и биохимических сдвигов в организме. Известны взаимосвязи синдрома возрастной полости рта с синдромом мальнутриции, ассоциации с другими гериатрическими синдромами изучены недостаточно. В то же время особую значение приобретает ранняя диагностика состояний и заболеваний, представляющих собой факторы риска развития синдрома возрастной полости рта. Цель исследования: Оценить вклад синдрома возрастной полости рта в формирование гериатрического статуса. Материалы и методы: Всего в исследование было включено 570 человек пожилого и старческого возраста, в том числе 58 человек без адентии, 512 человек с адентией. Возраст пациентов составил от 65 до 84 лет. Группы пациентов без адентии и с адентией были сопоставимы по возрастно-половому составу. Результаты: Проведенное исследование показало, что синдром возрастной полости рта ассоциирован с потерей 11 и более зубов при любом варианте адентии, а при меньшем количестве утраченных зубов – с 1-ым и 4-ым классами адентии по Э. Кеннеди, при этом этиологические причины адентии не имеют достоверного значения в повышении риска развития синдрома возрастной полости рта. Сердечно-сосудистая патология, сахарный диабет второго типа и заболевания опорно-двигательного аппарата достоверно (p<0,05) повышают риск развития прогрессирования синдрома возрастной полости рта. Синдром возрастной полости рта достоверно ассоциирован с такими гериатрическими синдромами как синдром мальнутриции и риск ее развития, дина-/саркопения, синдром падений, депрессия умеренной степени выраженности, когнитивные расстройства и некорригированные сенсорные дефициты. Заключение: В связи с доказанным вкладом синдрома возрастной полости рта в формирование гериатрического статуса у пациентов пожилого возраста следует проводить оценку состояния зубных рядов по Э. Кеннеди, при этом людей с полной адентией, а также с 1, 4 классами адентии и смешанными ее формами относить к группе повышенного риска развития синдрома старческой астении. Также целесообразно у людей с синдромом возрастной полости рта перед направлением на стоматологического вмешательством проводить комплексную гериатрическую оценку с таргетной коррекцией выявленных гериатрических синдромов.
Ключевые слова: синдром возрастной полости рта, старческая астения, коморбидность, гериатрический статус, стоматологическое здоровье
Введение. По данным литературы имеется высокая степень распространённости синдрома старческой астении среди лиц пожилого и старческого возраста [1, 2, 3]. Это состояние сопряжено рядом физических, биохимических и иммунологических сдвигов в организме [4, 5]. В настоящее время активно развивается учение о регионарных гериатрических синдромах. Довольно неплохо изучены такие регионарные гериатрические синдромы как синдром возрастной стопы, возрастной кисти. Одним из наименее изученных вопросов является взаимосвязь синдрома старческой астенией с синдромом возрастной полости рта. В то же время все большую актуальность приобретает ранняя диагностика состояний и заболеваний, представляющих собой факторы риска развития синдрома возрастной полости рта. Известны взаимосвязи синдрома возрастной полости рта с синдромом мальнутриции, ассоциации с другими гериатрическими синдромами изучены недостаточно [6, 7]. В литературе имеются лишь разрозненные несистематические данные о вкладе разнообразных дефицитов питания в генез гериатрических синдромов через призму старческой астении, возрастной и индивидуальной жизнеспособности [8, 9]. Вклад синдрома возрастной полости рта практически не рассматривается. Не найдено работ по комплексному изучению клинических и функциональных параметров с точки зрения влияния синдрома возрастной полости рта на риск развития и прогрессирования старческой астении. Вместе с тем, это является актуальным. Более 90% людей пожилого и старческого возраста имеют ту или иную степень адентии, причем далеко не всегда адекватно скорригированную. Это ограничивает площадь жевательной поверхности, и, соответственно, вынуждает людей ограничивать выбор продуктов, что приводит к нутритивным дефицитам. Также влияют и другие проблемы – артрит височно-нижнечелюстного сустава, синдром сухости ротовой полости и прочие факторы. Таким образом, требуется систематизация факторов риска развития синдрома возрастной полости рта для научного обоснования мер гериатрической профилактики при этом гериатрическом синдроме.
Цель исследования. Изучить вклад синдрома возрастной полости рта в формирование гериатрического статуса и риск развития синдрома старческой астении.
Материал и методы исследования. Исследование проводилось в течение 5 лет на протяжении 2016-2020 годов. Всего в исследование было включено 570 человек пожилого и старческого возраста, в том числе 58 человек без адентии, 512 человек с адентией. Возраст пациентов составил от 65 до 84 лет. Выбор данного возрастного интервала обусловлен двумя позициями. Во-первых, именно возраст 65+ является наиболее рисковым по развитию старческой астении. С другой стороны, люди в возрасте 85+ представляют собой отдельную когорту пациентов с высокой степенью зависимости, что требует проведения отдельных исследований. Группы пациентов без адентии и с адентией были сопоставимы по возрастно-половому составу. Пациенты с выраженными когнитивными расстройствами, соматической патологией в тяжелой стадии и онкологическими заболеваниями не включались в настоящее исследование. Характеристика пациентов, включенных в исследование, представлена в таблице 1.
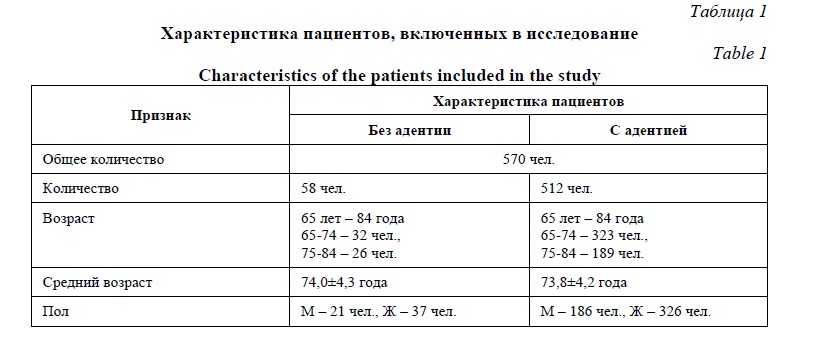
В основе ведущего критерия диагностики синдрома возрастной полости рта лежало изучение целостности зубных рядов. При этом при изучении стоматологического статуса все пациенты были разделены на подгруппы в зависимости от варианта и степени адентии в соответствии с классификацией Э. Кеннеди. Первый класс адентии имели 61 человек, второй класс – 58 человек, третий класс – 72 человек, четвертый класс – 63 человек, смешанную форму – 151 человек, полную адентию – 112 человек.
Для изучения гериатрического статуса использовалась компьютерная программа «Специализированный гериатрический осмотр», разработанная совместно учеными Белгородского государственного национального исследовательского университета и Академии постдипломного образования Федерального научно-клинического центра Федерального медико-биологического агентства России (свидетельство о государственной регистрации в Роспатененте № 2015620486). При этом изучалась функция передвижения путем оценки двигательной активности по шкале Тиннети с параллельным проведением кистевой динамометрии, изучался статус питания с помощью Краткой шкалы оценки питания, давалась скрининговая оценка когнитивному статусу на основании кратной шкалы оценки психических функций, изучалось психологического состояние на основании Филадельфийской гериатрической шкалы и шкалы Бека. Уровень независимости в повседневной жизни оценивался по шкале Бартел. Данный набор опросников и шкал соответствует объему комплексной гериатрической оценки, рекомендованному нормативными документами Министерства здравоохранения Российской Федерации. Для оценки соматического статуса проводилась выкопировка данных из медицинской документации. При этом диагностика соматической патологии проводилась в соответствии с действующими на момент обследования национальными клиническими рекомендациями. У всех пациентов было получено согласие на включение в исследование.
Все результаты были математико-статистически обработаны. Применялись методы параметрической статистики (расчет средних величин, расчет относительных величин и их ошибок), непараметрической статистики (тест Хи-квадрат Пирсона, метод Аптона с расчетом таблиц сопряженности 2х2). Достоверными считались различия при вероятности ошибки менее 5% (p<0,05). Обработка статистических данных произведена с помощью программы WinPepi (расчет границ 95% ДИ экстенсивных величин методом Fisher) и пакета прикладных программ STATA ver. 12.
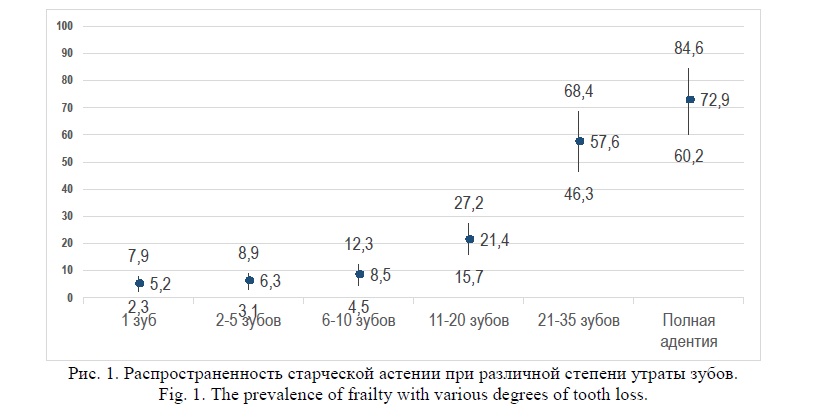
Результаты. В настоящем исследовании мы изучили несколько аспектов, направленных на выявление ассоциаций между гериатрическим, стоматологическим и соматическим статусом. В ходе исследования нами была изучена зависимость между различными характеристиками синдрома возрастной полости рта и наличием или отсутствием у этих пациентов синдрома старческой астении. При этом была вывялена зависимость между количеством утраченных зубов и вероятностью возникновения синдрома старческой астении. Оказалось, что распространенность старческой астении среди людей, утративших 1 зуб составляла 5,2 [7,9-2,3] случаев на 100 человек, при утрате от 2 до 5 зубов – 6,3 [3,1-8,9], от 6 до 10 зубов - 8,5 [4,5-12,3]. Дальнейшее увеличение количества утраченных зубов приводила к достоверному (p<0,05) росту вероятности развития старческой астении. Так, среди людей утративших 11-20 зубов старческая астения встречалась в 21,7 [15,7-27,2] случае на 100 человек, среди утративших 21-25 зубов – в 57,6 [46,3-68,4] случаев на 100 человек, и при полной адентии – в 72,9 [60,2-84,6] случаях на 100 человек. Таким образом, критическим уровнем для достоверного возрастания риска развития синдрома старческой астении при синдроме возрастной полости рта была утрата 11 и более зубов (рис. 1).
Также в ходе исследования нами была изучена зависимость между различными вариантами адентии и наличием или отсутствием у этих пациентов синдрома старческой астении. При этом была выявлена достоверная зависимость между определенными видами адентии и вероятностью возникновения синдрома старческой астении. Оказалось, что распространенность старческой астении среди людей с 1 классом адентии по Кеннеди составляла 18,3 [15,1-22,2] случаев на 100 человек, при втором классе – 8,4 [6,3-10,8], при третьем – 11,2 [7,4-15,1], при четвертом – 20,1 [16,5-24,8]. Среди людей со смешанным вариантом адентии старческая астении встречалась в 58,2 [46,9-70,1] случаях на 100 человек. При полной адентии этот показатель составил 72,9 [60,2-84,6] случаев на 100 человек. Таким образом, среди вариантов адентии наименьший риск по развитию синдрома старческой астении составляла адентия 2 и 3 класса по Кеннеди. Это можно объяснить тем, что при этих вариантах адентии в наибольшей степени по сравнению с другими вариантами адентии сохраняется жевательная функция. 1 и 4 класс адентии являются достоверно более неблагоприятными. Это связано с тем, что при этих вариантах адентии площадь жевательных поверхностей уменьшается и функции пережевывания пищи ухудшаются еще в большей степени. Самыми неблагоприятными по риску развития синдрома старческой астении являются смешанный вариант адентии и полная адентия.
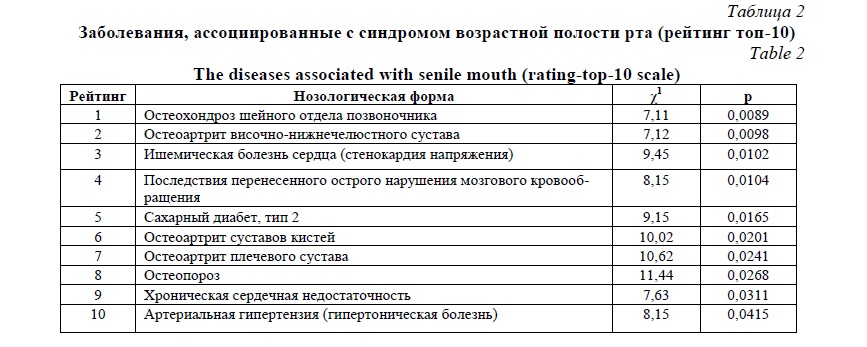
При изучении спектра заболеваний, ассоциированных с синдромом возрастной полости рта, оказалось, что, согласно данных рейтинг-шкалирования, ведущее значение имели остеохондроз шейного отдела позвоночника, остеоартрит височно-нижнечелюстного сустава, коронарная болезнь сердца (в виде стенокардии напряжения), последствия перенесенного острого нарушения мозгового кровообращения, сахарный диабет (второго типа), остеоартрит суставов кистей, остеоартрит плечевого сустава, остеопороз, хроническая сердечная недостаточность, гипертоническая болезнь. Это свидетельствовало о вероятной общности процессов формирования синдрома возрастной полости рта и соматического статуса, характеризующегося сочетанием компонентов метаболического синдрома, сердечно-сосудистого континуума и поражения опорно-двигательного аппарата. Это закономерно, поскольку при таких заболеваниях как сердечно-сосудистая патология и сахарный диабет второго типа формируется определенный уровень инфламэйджинга, а патогенез заболеваний опорно-двигательного аппарата имеет сходные механизмы с костно-суставной системой ротовой полости, формируя условия для более легкой утраты зубов (таблица 2).
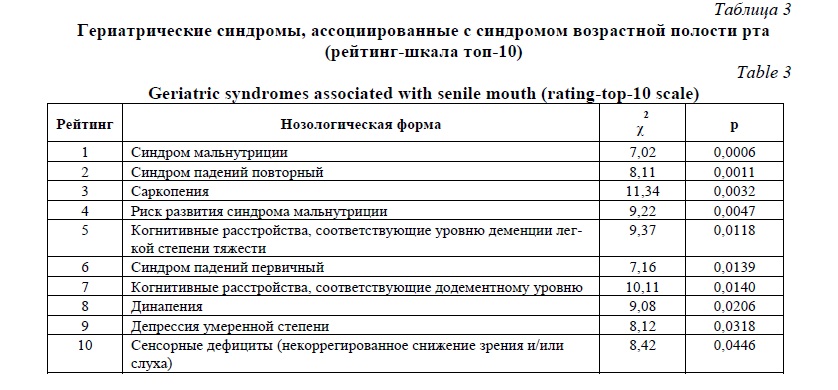
Анализ ассоциаций различных компонентов гериатрического статуса показал, что синдром возрастной полости рта был ассоциирован с такими другими гериатрическими синдромами как синдром мальнутриции (недостаточности питания) либо риском его развития, группой синдромов, связанных с нарушениями передвижения (синдромом падений как повторный, так и первичный, динапения, саркопения), блоком дефицитарных состояний в психоэмоциональной сфере (когнитивные расстройства, депрессия) сенсорные дефициты (в частности, со снижением зрения и/или слуха в случае отсутствия их полной или адекватной коррекции) (таблица 3).
Обсуждение. Наше исследования показало, что на риск развития синдрома возрастной полости рта влияет количество утраченных зубов и вариант адентии, при этом наиболее рисковыми является потеря 11 и более зубов при любом варианте адентии, а при меньшем количестве утраченных зубов наиболее рисковыми являются 1-й и 4-й классы адентии по Э. Кеннеди. Безусловно, в будущем это потенциально приведет к снижению возрастной способности [10]. Интересным является факт, что этиологические причины адентии не имеют достоверного значения в повышении риска развития синдрома возрастной полости рта. Подобные закономерности наблюдали и другие авторы при изучении гериатрических клинико-патофизиологических цепочек [11]. Синдром возрастной полости рта достоверно повышает риск развития синдрома старческой астении, при этом наиболее неблагоприятными являются его ассоциации с такими заболеваниями и состояниями как остеоартрит височно-нижнечелюстного сустава, остеохондроз шейного отдела позвоночника, последствия перенесенного инсульта, остеартрит суставов нижних конечностей, различные формы ишемической болезни сердца, артериальная гипертензия и сахарный диабет второго типа. По сути, этот набор нозологических форм представляет собой прогрессирующий метаболический и остеодинапенический континуумы. Выявленные закономерности позволяют воссоздать целостную картину гериатрического каскада, в основе которой лежит явление коморбидности не только нозологических форм, но и гериатрических синдромов [12-15]. При формировании гериатрического каскада синдром возрастной полости рта достоверно ассоциирован с такими гериатрическими синдромами как синдром мальнутриции и риском ее развития, дина-/саркопения, синдром падений, депрессия умеренной степени выраженности, когнитивные расстройства и некоррегированные сенсорные дефициты, при этом наиболее неблагоприятный гериатрический статус формируется у пациентов с синдромом одиночества и высокой степенью возрастной дискриминированности. В результате развития у пациента синдрома возрастной полости рта формируются разнообразные патологические цепочки и круги, взаимно отягощающие друг друга. Например, артрит височно-нижнечелюстного сустава усугубляет процесс пережевывания пищи и так нарушенный вследствие снижения жевательной площади вследствие адентии. Это вынуждает пациентов с синдромом возрастной полости рта осуществлять рестрикцию в выборе продуктов в пользу легко пережевываемой пищи, что в итоге неминуемо ведет к нутритивным дефицитам. Нутритивные дефициты, в свою очередь, потенцируют множество других гериатрических синдромов. В частности, белковый вариант синдрома мальнутрции приводит к дина- и саркопении, дефицит по таурину и цинку способствует прогрессированию когнитивных расстройств, и так далее. По сути, нутритивно-индуцируемые процессы становятся центральным звеном в поддержании того или иного гериатрического статуса у людей с синдромом возрастной полости рта. Вследствие дефицитарных состояний ослабляются саногенетические и активируются патологические цроцессы. Отталкиваясь от понимания общности патологических процессов при выявленных вариантах коморбидности с большой долей вероятности можно утверждать, что формирование синдрома возрастной полости рта сопровождается явлениями инфламэйджинга [16-19], что актуализирует дальнейшее изучение биогеронтологических аспектов формирования синдрома возрастной полости рта.
Таким образом, тяжелые формы адентии как основной компонент синдрома возрастной полости рта приводит к различного рода нутритивным дисбалансам, прежде всего нутритивным дефицитам, что приводит к риску развития синдрома мальнутриции либо к манифестации самой мальнутриции, что, соответственно, вызывает или усугубляет имеющуюся дина-/саркопению, когнитивный дефицит и повышает риск синдрома падений. Имеющиеся одновременно некоррегированные сенсорные дефициты способствуют еще большей негативизации гериатрического статуса.
Заключение. Синдром возрастной полости рта ассоциирован с потерей 11 и более зубов при любом варианте адентии, а при меньшем количестве утраченных зубов – с 1-ым и 4-ым классами адентии по Э. Кеннеди, при этом этиологические причины адентии не имеют достоверного значения в повышении риска развития синдрома возрастной полости рта. Сердечно-сосудистая патология, сахарный диабет второго типа и заболевания опорно-двигательного аппарата достоверно повышают риск развития прогрессирования синдрома возрастной полости рта. Синдром возрастной полости рта достоверно ассоциирован с такими гериатрическими синдромами как синдром мальнутриции и риск ее развития, дина-/саркопения, синдром падений, депрессия умеренной степени выраженности, когнитивные расстройства и некорригированные сенсорные дефициты, синдромом одиночества и являются важной частью формирования гериатрического каскада. С практической точки зрения, в связи с доказанным вкладом синдрома возрастной полости рта в формирование гериатрического статуса у пациентов пожилого возраста следует проводить оценку состояния зубных рядов по Э. Кеннеди, при этом людей с полной адентией, а также с 1, 4 классами адентии и смешанными ее формами относить к группе повышенного риска развития синдрома старческой астении. Также целесообразно у людей с синдромом возрастной полости рта перед направлением на стоматологическое вмешательство проводить комплексную гериатрическую оценку с таргетной коррекцией выявленных гериатрических синдромов. В итоге это будет способствовать раннему выявлению синдрома возрастной полости рта, своевременной гериатрической профилактике, улучшению гериатрического статуса и повышению качества жизни пациентов пожилого и старческого возраста.





















Список литературы