Влияние нарушения зрительной функции и артериальной гипертензии на распространённость гериатрических синдромов у пожилых пациентов
Aннотация
Актуальность: Артериальная гипертензия и нарушения зрительной функции вследствие различной офтальмопатологии представляют распространённые возраст-ассоциированные заболевания, но их сочетанное влияние на гериатрический профиль пациентов практически не анализировалось. Цель исследования:Анализ влияния нарушения зрительной функции и артериальной гипертензии на распространённость гериатрических синдромов у пожилых пациентов. Материалы и методы:В соответствии с избранными критериями сформированы две клинические группы – контрольная в количестве 380 человек с нарушением зрительной функции вследствие катаракты, глаукомы или возрастной макулярной дегенерации; основная группа в количестве 385 человек с нарушением зрительной функции вследствие вышеназванных офтальмологических заболеваний и артериальной гипертензией. Всем пациентам проводилось комплексная гериатрическая оценка для выявления функциональных дефицитов. Ассоциация функциональных дефицитов выполнена на основе расчетов показателей относительного риска по общепринятой формуле с определением 95% доверительных интервалов. Результаты:Наибольшие различия в распространённости функциональных дефицитов между пациентами с нарушением зрительной функции и пациентами с нарушением зрительной функции и артериальной гипертензией установлены для синдрома падений (53,9±2,9 и 68,0±3,6 на 100 человек соответственно, p<0,01), саркопении (27,1±1,6 и 42,1±2,2 на 100 человек соответственно, p<0,001), депрессии (31,8±1,9 и 46,0±2,2 на 100 человек соответственно, p<0,001), нарушения сна (28,9±2,0 и 40,5±1,9 на 100 человек соответственно, p<0,01). Не выявлено статистически значимых различий в сравниваемых группах по распространённости синдрома тревоги, синдрома гипомобильности и мальнутриции. Оценка сопряжённости функциональных дефицитов среди пожилых пациентов с нарушением зрительной функции и артериальной гипертензией выявила максимальную ассоциацию с когнитивной дисфункцией (OR=2,012, 95% ДИ 1,975-2,248, p<0,001). Значимое влияние артериальной гипертензии и нарушения зрительной функции на развитие функциональных дефицитов установлено также для депрессии (OR=1,835, 95% ДИ 1,642-2,104, p<0,001), синдрома падений (OR=1,817, 95% ДИ 1,724-1,948, p<0,001), саркопении (OR=1,956, 95% ДИ 1,804-2,237, p<0,001). Заключение:Нарушение зрительной функции и артериальная гипертензия повышает распространённость гериатрических синдромов у пациентов пожилого возраста и риск синдрома падений, когнитивных нарушений, саркопении, депрессии в среднем на 18-20%, что следует учитывать при реализации геронтопрофилактических мероприятий
Ключевые слова: нарушения зрения, катаракта, глаукома, возрастная макулярная дегенерация, артериальная гипертензия, гериатрические синдромы, комплексная гериатрическая оценка
Введение. Возраст-ассоциированная патология органа зрения среди пожилого и старческого контингента, увеличение доли которой наблюдается повсеместно в настоящее время во многих индустриальных и развивающихся государствах, сопряжена с огромными финансовыми затратами на лечение и диагностику данных заболеваний и реабилитацию пациентов [1-4]. Так, в 2020г. основными причинами умеренного и тяжёлого нарушения зрительной функции во всём мире выступали: неисправленные аномалии рефракции (157,49 миллионов человек), старческая катаракта (83,48 миллионов человек), возрастная макулярная дегенерация (6,23 миллионов человек), глаукома (4,14 миллионов человек) и диабетическая ретинопатия (3,28 миллионов человек) [5]. Поэтому, катаракта, глаукома, возрастная дегенерация жёлтого пятна и диабетическая ретинопатия определяют большинство глобальных причин нарушения зрительной функции.
Увеличение возраста является основной причиной развития катаракты [6], а возрастная катаракта является наиболее распространенной офтальмопатологией, и существует ряд сложных молекулярных механизмов, включая снижение активности глутатиона и накопление белков хрусталика при окислительном стрессе [7]. Катаракта занимает второе место в пятерке основных причин инвалидности среди пожилых китайцев, вызывает симптомы депрессии у пожилых людей и может быть связана с когнитивной дисфункцией [8]. После операции по удалению катаракты уровень тревоги и депрессии снижается. С 1990 по 2019 год бремя катаракты продолжало расти, в основном это связано с продолжающимся ростом населения в этот период и все более серьезными проблемами старения. Общая распространенность и показатели по катаракте увеличивались с возрастом, но после 74 лет количество случаев заболевания уменьшилось, возможной причиной было то, что показатели смертности пожилых людей выросли после 74 лет и население сократилось [9].
Глаукома описывает группу глазных заболеваний, характеризующихся дефектами поля зрения и атрофией зрительного нерва, и является одной из основных причин необратимой слепоты во всем мире [10]. Течение развития глаукомы тесно связано с устойчивостью зрительного нерва к давлению, что серьезно влияет на качество жизни и социальные функции пациентов после перенесенного заболевания. Сообщается, что во всём мире у людей в возрасте 40 лет и старше средняя стандартизированная распространенность глаукомы составляет 3-5%, однако к 2040 году из-за быстрых темпов старения населения планеты ожидается увеличение заболеваемости до 112 миллионов человек [11]. В Российской Федерации распространённость глаукомы в 2019 году составляла 1146,6 случаев на 100 000 населения и к 2035 году прогнозируется увеличение распространённости глаукомы до 1199,8 случаев на 100 000 населения [12]. Распространённость диабетической ретинопатии при сахарном диабете 2-го типа в одном из областных регионов (Тамбовская область) в 2021г. достигала 4546,9 случаев на 100 000 населения с прогнозируемым ростом до 5467,6 случаев на 100 000 населения в 2026-2027 годах [4].
Среди соматических заболеваний артериальная гипертензия наиболее часто сочетается с нарушением зрительной функции [13]. Обзор различных современных исследований причин потери зрения выявил сильную корреляционную связь артериальной гипертензии с офтальмологическими заболеваниями, приводящих к нарушению зрительной функции и полной слепоте. При повышенном артериальном давлении могут развиться различные микрососудистые изменения сетчатки, называемые гипертензивной ретинопатией. Исследования показали, что примерно у 10% взрослого населения, не страдающих сахарным диабетом, наблюдаются признаки легкой гипертензивной ретинопатии. Признаки гипертензивной ретинопатии связывают также с инсультом, застойной сердечной недостаточностью, нарушением функции почек и могут быть ключевым маркером риска смертности от сердечно-сосудистых заболеваний. Артериальная гипертензия является одним из факторов риска диабетической ретинопатии. В некоторых исследованиях рекомендуется проводить контроль артериального давления для профилактики и предотвращения данной офтальмопатологии. Кроме того, с артериальной гипертензией и повышенным артериальным давлением могут быть связаны такие офтальмологические заболевания как окклюзия сосудов сетчатки, ишемическая оптическая нейропатия, возрастная макулярная дегенерация. Однако при вышеперечисленных офтальмопатологиях исследование артериальной гипертензии не проводилось и нет прямых доказательств того, как лечение гипертонии влияет на предотвращение потери зрения.
Показано, что нагрузка на общественное здравоохранение из-за нарушений зрительной функции существенна и сопоставима с нагрузкой на другие основные заболевания при оценке качества жизни, связанного со здоровьем. За последние десятилетия темп снижения количества предотвратимых случаев нарушения зрительной функции существенно не изменился [5]. Кроме того, данные популяционных исследований свидетельствуют о том, что значительная доля нарушения зрительной функции обусловлена диабетической ретинопатией в течение первых двух десятилетий развития сахарного диабета [13]. В 2010 году в Южной Азии, по данным исследования, основанном на глобальном бремени болезней по всему миру, более 40% случаев слепоты и 20% нарушения зрительной функции были вызваны катарактой. О других хронических заболеваниях, таких как болезни сердца, инсульт и депрессия, чаще сообщали люди с нарушениями зрительной функции, чем те, у кого их не было, и они были связаны с самооценкой плохого состояния здоровья [14].
Повышение распространённости возрастных заболеваний глаза одновременно сопровождается ухудшением гериатрического статуса пациентов с развитием различных функциональных дефицитов, снижением функциональной активности, но названные изменения индивидуальной жизнеспособности таких пациентов с нарушением зрительной функции анализируется редко [2, 3], равно как и механизмы формирования дефицитарных синдромов. Кроме того, в различных исследованиях показано ухудшение гериатрического статуса пациентов пожилого возраста без нарушения зрительной функции с артериальной гипертензией. Так, артериальная гипертензия связана с когнитивной дисфункцией [15, 16, 17], саркопенией [18, 19, 20], синдромом падений [21, 22] и другими функциональными дефицитами. Вместе с тем влияние сочетанного нарушения зрительной функции при возрастной офтальмопатологии и артериальной гипертензии практически не анализировалось.
Цель исследования. Анализ влияния нарушения зрительной функции и артериальной гипертензии на распространённость гериатрических синдромов у пожилых пациентов.
Материалы и методы исследования. Настоящее исследование проведено в офтальмологическом отделении многопрофильной больницы в 2023-2024 годах среди пациентов 60-74 лет с нарушением зрительной функции вследствие возрастной патологии органа зрения – катаракты, глаукомы и возрастной макулярной дегенерации, – сочетанной с артериальной гипертензией.
Критериями включения в исследование являлись: возраст пациентов 60-74 лет, наличие глаукомы, наличие возрастной старческой катаракты в одном или двух глазах, наличие возрастной макулярной дегенерации, артериальная гипертензия 1-2 степени, степень сердечно-сосудистого риска по шкале SCORE 1-2, компенсированная сочетанная соматическая патология, отсутствие злокачественных новообразований терминальной стадии, отсутствие острого нарушения мозгового кровообращения за последние полгода, отсутствие перенесенной новой коронавирусной инфекции за последние полгода, отсутствие синдрома старческой астении, письменное информированное согласие на участие в исследовании.
Критерии невключения: возраст пациентов менее 60 и старше 74 лет, отсутствие глаукомы, отсутствие возрастной старческой катаракты в одном или двух глазах, отсутствие возрастной макулярной дегенерации, артериальной гипертензии, соматические заболевания в стадии декомпенсации, наличие злокачественных новообразований терминальной стадии, наличие острого нарушения мозгового кровообращения в последние полгода, наличие новой коронавирусной инфекции за последние полгода, синдром старческой астении, отказ от участия в исследовании.
Критерии исключения: отсутствие полной информации о соматической патологии пациентов в медицинской документации, отказ от участия в исследовании на любом сроке (этапе) исследования.
На основании вышеназванных критериев включения, невключения и исключения из исследования сформированы две рандомизированные клинические группы: контрольная – пациенты с нарушением зрительной функции вследствие возрастной макулярной дегенерации, глаукомы и старческой катаракты в количестве 380 человек и основная группа – пациенты с нарушением зрительной функции вследствие перечисленных офтальмологических заболеваний, сочетанных с артериальной гипертензией в количестве 385 человек. Нарушением зрительной функции считалось снижение остроты зрения без коррекции до 0,2-0,4 и максимальной корригированной остроты зрения до 0,6 и менее.
Для оценки гериатрического статуса проведена в соответствии с методическими указаниями, разработанным под руководством О.Н. Ткачевой [23]. Тревожно-депрессивный синдром определяется по шкале госпитальной тревоги и депрессии, синдром нарушения сна. Питтсбургскому индексу качества сна, когнитивные нарушения – Mini-Mental State Examination, синдром падений – по медицинской документации, риск синдрома падений – по шкале Морса, синдром саркопении – по опроснику SARC-F, мальнутриции по шкале – по опроснику MNA, гипомобильности – по тесту шестиминутной ходьбы. Диагностики артериальной гипертензии и проведена в соответствии с критериями 2020 г. [24].
Диагностика артериальной гипертензии осуществлялась с учётом Клинических рекомендаций «Артериальная гипертензия у взрослых» [25].
Основные медико-социальные характеристики пациентов сравниваемых групп представлены в таблице 1.
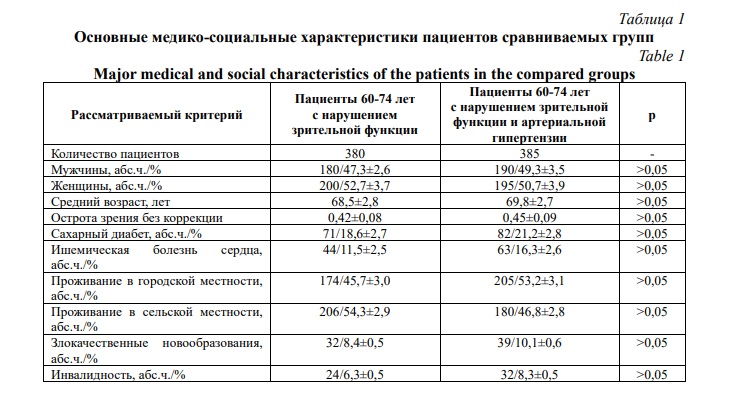
Пациенты сравниваемых групп не анализировались по фармакотерапии, так как это не входило в задачи настоящего исследования.
В результате анализа основных медико-социальных характеристик среди участников основной и контрольной групп пациентов статистически значимых различий не выявлено, что свидетельствует об отсутствии возможного их влияния на частоту гериатрических состояний обследованных пациентов.
Для оценки ассоциации функциональных дефицитов с нарушением зрительной функции и артериальной гипертензией применялся показатель относительного риска, который рассчитывался по общепринятой формуле [25]:
OR= (A x D)/(B x C),
где А – наличие признака в основной группе;
B – отсутствие этого признака в основной группе;
С – наличие признака в контрольной группе;
D – отсутствие этого признака в контрольной группе.
Для оценки статистической значимости показателей относительного риска рассчитывались 95% доверительные интервалы по формулам:
 для верхней границы 95% ДИ;
для верхней границы 95% ДИ;
 для нижней границы 95% ДИ.
для нижней границы 95% ДИ.
Непрерывные переменные были суммированы с использованием средних значений и стандартных отклонений. Категориальные переменные были представлены с использованием абсолютных значений и процентов. Модель обобщенного оценочного уравнения, предполагающая независимую рабочую структуру корреляции, использовалась для изучения ассоциаций социальной изоляции у пожилых людей в течение периода наблюдения. Рассчитывались величины относительного риска (OR) и 95% доверительные интервалы с поправкой на все выявленные факторы. Кроме того, при анализе чувствительности рассматривалась социальная изоляция как непрерывная переменная для оценки надежности взаимосвязи между неоперированной катарактой и социальной изоляцией. При оценке статистической значимости различий применялся непараметрический критерий X2 при заданном числе степеней свободы, а достоверность различий принималась при p<0,05.
Исследование проводилось с соблюдением общепринятых норм и принципов, изложенных в Хельсинской декларации и после получения письменного информирования согласия пациентов.
Результаты и их обсуждение. Результаты выполненной комплексной гериатрической оценки пациентов пожилого возраста, имеющих нарушение зрительной функции, свидетельствуют, что их индивидуальная жизнеспособность снижена преимущественно вследствие синдрома саркопении, синдрома падений, когнитивного дефицита и депрессии (Табл. 2). Распространенность указанных гериатрических синдромов среди пациентов 60-74 лет является доминирующей и высокой, причем наиболее часто среди обследованных наблюдался синдром падений, а также синдром когнитивной дисфункции. Обращает внимание и высокая распространенность синдрома депрессии в данной клинической группе, встречавшегося в более трети случаев.

Распространенность других функциональных дефицитов у пожилых представителей с нарушением зрительной функции статистически значимо ниже, хотя между собой их распространенность существенно не различается. Сказанное относится к синдрому общей двигательной активности, синдрому нарушения сна, мальнутриции и тревоги.
Отягощенность соматического статуса пожилых пациентов с нарушением зрительной функции артериальной гипертензией в большей степени снижает индивидуальную жизнеспособность пациентов. Распространенность подавляющего числа гериатрических синдромов среди пациентов 60-74 лет с нарушением зрительной функции и артериальной гипертензией статистически значимо выше относительно обследованных только с нарушением зрительной функции, за исключением депрессии, синдрома тревоги, нарушения общей двигательной активности и синдрома мальнутриции, что указывает на отсутствие значимого влияния на увеличение их распространенности из-за наличия артериальной гипертензии у пациентов с нарушением зрительной функции. Вместе с тем среди пациентов 60-74 лет с нарушением зрительной функции и артериальной гипертензией, как и у пациентов с нарушением зрительной функции без артериальной гипертензии, преобладает синдром падений с достоверным превышением в основной группе (p<0,01).
Однако по сравнению с предыдущей клинической группой (пациенты с нарушением зрительной функции) среди пациентов с нарушением зрительной функции и артериальной гипертензией статистически значимо встречается синдром падений, тогда как у пациентов с нарушением зрительной функции на данной второй ранговой позиции находился синдром гипомобильности. Индивидуальная жизнеспособность пациентов с нарушением зрительной функции и артериальной гипертензией далее также различается по сравнению с пациентами с нарушением зрения без артериальной гипертензии, поскольку третьим по распространенности у лиц с нарушением зрения и артериальной гипертензией являются когнитивные нарушения, тогда как у пациентов с нарушением зрительной функции – синдром падений. Распространенность синдрома гипомобильности среди двух групп пациентов статистически значимых различий не имеет (p>0,05). Следует отметить более высокую распространенность среди пациентов 60-74 лет с нарушениями зрительной функции, сочетанным с артериальной гипертензией синдрома саркопении, депрессии и нарушения сна.
Оценка степени сопряженности функциональных дефицитов среди пациентов пожилого возраста с нарушением зрительной функции, сочетанным с артериальной гипертензией, по показателям относительного риска выявила максимальную ассоциацию с когнитивной дисфункцией (Табл. 3). Иначе говоря, наличие артериальной гипертензии у пациентов с нарушением зрительной функции на 20,1% повышает риск развития когнитивной дисфункции.
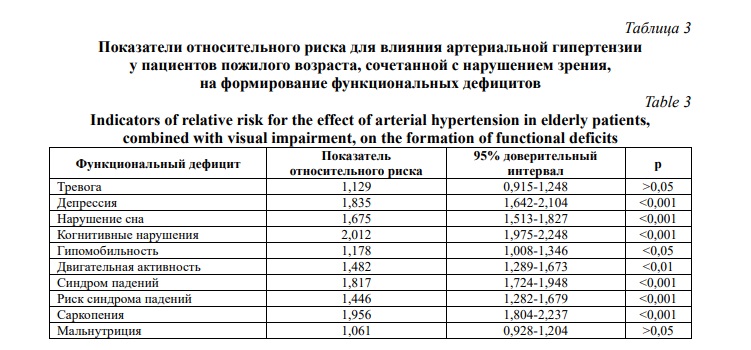
Весомым является влияние артериальной гипертензии у пациентов с нарушением зрительной функции на риск развития синдрома саркопении, вероятность которой повышается на 19,6% при наличии обсуждаемой кардиологической патологии.
Наличие артериальной гипертензии у пожилых пациентов с нарушением зрительной функции статистически значимо и существенно увеличивает риск развития депрессии на 18,4% и возникновение синдрома падений на 18,2% (p<0,01). Сочетание артериальной гипертензии с нарушением зрительной функции при возрастной офтальмопатологии существенно повышает риск возникновения синдрома нарушения сна. В меньшей степени влияет сочетание артериальной гипертензии и нарушения зрительной функции на изменение двигательной активности и частоты риска синдрома падений, хотя формирование каждого названного функционального дефицита повышается в среднем на 15,0% с достоверными 95% доверительными интервалами. Крайне низкими являются влияния сочетания артериальной гипертензии с нарушением зрительной функции на формирование таких функциональных дефицитов как синдром тревоги, гипомобильности и мальнутриции.
Показано, что артериальная гипертензия существенно влияет на развитие деменции. Исследования последовательно связывают гипертонию среднего возраста со снижением когнитивных способностей, легкими когнитивными нарушениями и деменцией, но результаты у пожилых людей различаются. В то время как некоторые исследования предполагают, что артериальная гипертензия в пожилом возрасте ускоряет снижение когнитивных функций и риск развития деменции, другие предполагают защитный эффект [15]. Влияние артериальной гипертензии на когнитивные способности различается в разных возрастных группах, начиная с зрелого возраста и заканчивая старческим возрастом. Высокое артериальное давление в среднем и раннем возрасте неизменно предсказывает ухудшение когнитивных результатов. Исполнительная функция, внимание и моторная скорость – когнитивные области, на которые гипертония влияет в наибольшей степени, особенно при подкорковых заболеваниях. Нарушения памяти при деменции, связанной с артериальной гипертензией, являются сложными и часто накладываются на другие причины [15].
Тем не менее, связь между повышенным артериальным давлением и риском развития деменции у пожилых людей проявляется по-разному. В некоторых исследованиях показано, что ускоренное снижение когнитивных функций у пожилых людей связано с более высоким артериальным давлением, потенциально повышающее риск развития деменции по мере взросления [15]. И наоборот, дополнительные обсервационные исследования с участием отдельных лиц показали, что артериальная гипертензия в пожилом возрасте связана с замедлением когнитивных нарушений и снижением риска развития деменции.
Исследование, проведенное в Соединенном Королевстве [24], посвященное изучению артериального давления и деменции/сосудистых когнитивных нарушений, показало различные результаты в двух разных когортах. В наборе данных Clinical Practice Research Datalink связь между повышенным систолическим артериальным давлением и повышенным риском диастолического артериального давления уменьшается с возрастом. Тем не менее, более высокое систолическое артериальное давление предсказывало более высокий риск развития деменции от всех причин в течение пятилетнего периода, при этом данные Оксфордского сосудистого исследования не указывали на неблагоприятную связь в пожилом возрасте.
Крупные эпидемиологические исследования продемонстрировали, что артериальная гипертензия среднего возраста была достоверно связана с повышенной частотой снижения когнитивных функций и более высоким риском развития деменции в дальнейшей жизни [16]. Артериальная гипертензия среднего возраста, определяемая как артериальное давление ≥ 140/90 мм рт. ст., была связана с 1,55-кратным превышением глобального риска снижения когнитивных функций и 1,20-кратным повышением риска развития деменции в соответствии с систематическим обзором проспективных исследований [25]. Доказано, что снижение артериального давления снижает риск когнитивных нарушений или деменции среди пациентов с артериальной гипертензией. Но большинство предыдущих исследований связи между артериальной гипертензией и снижением когнитивных функций были основаны на общепринятом определении артериальной гипертензии как артериальное давление ≥ 140/90 мм рт. ст. [25]. Связь пограничной артериальной гипертензии с артериальным давлением между 130/80 и 140/90 мм рт. ст. и снижением когнитивных функций остается не выясненной. Более того, роль долгосрочного артериального давления в снижении когнитивных функций исследовалась редко.
Механизмами влияния артериальной гипертензии на развитие когнитивной дисфункции выступают нарушение структурной и функциональной целостности церебральной микроциркуляции, способствующие разрежению микрососудов, церебромикроваскулярной эндотелиальной дисфункции и разобщению сосудов нервной системы, что ухудшает кровоснабжение мозга [17]. Кроме того, гипертония разрушает гематоэнцефалический барьер, способствуя нейровоспалению и обострению амилоидных патологий. Эти механизмы способствуют развитию рассматриваемой нами офтальмопатологии. Старение характеризуется многогранной гомеостатической дисфункцией и нарушением устойчивости клеток к стрессу, которые усугубляют пагубные церебромикроваскулярные эффекты гипертонии. Использование фармацевтических препаратов и вмешательств в образ жизни, снижающих артериальное давление, в сочетании с методами лечения, способствующими здоровью микрососудов, потенциально может предотвратить или отсрочить патогенез сосудистых когнитивных нарушений у пациентов с артериальной гипертензией [17].
Кроме того, высокое артериальное давление вызывает сложные патологические изменения микрососудов сетчатки, включая повреждение и дисфункцию эндотелия, липогиалиноз, фибриноидный некроз, повреждение перицитов, патологическое ремоделирование внеклеточного матрикса, микроаневризмы, расширение периваскулярных пространств, периваскулярный отек, воспаление и изменения паренхимы, такие как микрогеморрагии, лакунарные инфаркты и поражения белого вещества [17]. Достижения в области компьютерной и магнитно-резонансной томографии позволили выявить маркеры заболевания мелких сосудов головного мозга. Эти маркеры связывают с развитием когнитивного дефицита, однако существует необходимость в дальнейших исследованиях, которые исследуют связи между выявленными маркерами заболеваний мелких сосудов головного мозга и их гистопатологическими особенностями [26].
Однако в данных публикациях, в отличие от нашего исследования, как и в рассматриваемых ниже, влияние артериальной гипертензии анализировалось без нарушения зрения. Артериальная гипертензия оказывает влияние также на увеличение частоты синдрома падений. Так, распространенность падений среди пожилых людей с сахарным диабетом и проживающих по месту жительства была ниже по сравнению с пожилыми людьми с артериальной гипертензией (32,2%) [21]. Также распространенность падений среди пожилых людей с артериальной гипертензией была эквивалентна распространенности падений среди пожилых людей с раком [27]. Для сравнения в обсервационном исследовании 598 пожилых людей с артериальной гипертензией в Бостоне, штат Массачусетс, отмечалось, что распространенность падений среди пожилых людей с артериальной гипертензией составляет 44,64% в течение одного года наблюдения. Однако высокая распространенность падений была обусловлена более высоким средним возрастом пациентов с большим количеством падений [27]. Другое исследование, в котором приняли участие 170 пациентов с артериальной гипертензией в амбулаторной клинике Университетской больницы Неаполя, показало меньшую распространенность падений: 20% обследованных сообщили о падениях в течение трех месяцев наблюдения [27]. Это продемонстрировало, что пожилые люди с артериальной гипертензией требуют особого внимания, когда дело доходит до падений.
Показано, что ортостатическая гипотензия не была значимым фактором риска падений среди пожилых людей с артериальной гипертензией. И распространенность ортостатической гипотензии была очень низкой среди участников, сообщивших о частых падениях за год, которая составила 6,7% (p=0,734). Это противоречит многочисленным исследованиям, которые пришли к выводу, что ортостатическая гипотензия связана с падениями [21]. Согласно исследованиям, увеличение дозы существующих антигипертензивных препаратов или добавление новых антигипертензивных препаратов с большей вероятностью вызовут чрезмерную постуральную гипотензию. У пациентов с артериальной гипертензией возникновение ортостатической гипотензии постулируется как прямой эффект применения антигипертензивных средств. Антигипертензивные комбинации, включающие α-адреноблокаторы, препараты центрального действия, недигидропиридиновые блокаторы кальциевых каналов и диуретики, связаны с ортостатической гипотензией [21]. В исследовании SPRINT (Systolic Blood Pressure Intervention Trial), в котором изучалась связь между ортостатической гипотензией и сердечно-сосудистыми и другими нежелательными явлениями, 8792 участника были случайным образом распределены на интенсивное или стандартное лечение артериальной гипертензии. Примечательно, что это исследование показало отсутствие связи между ортостатической гипотензией и повышенным риском падений. Однако исследователи исключили участников с постоянным АД менее 110 мм рт. ст. [28]. В других исследованиях также сделан вывод, что доказательства ортостатической гипотензии и падений, вызванных антигипертензивными средствами, слабы. Многие исследования также показали, что контролируемое систолическое артериальное давление снижает риск ортостатической гипотензии, которая впоследствии вызывает падение [21, 28].
Анализ большой разнообразной когорты амбулаторных женщин, проживающих по месту жительства, со средним возрастом 79 лет не выявил связи артериальной гипертензии или лечения гипертонии с падениями, которые оценивались проспективно ежемесячно в течение примерно одного года [22]. Уровень систолического артериального давления не был связан со снижением ни в общей выборке, ни у женщин, получавших антигипертензивные препараты. У женщин, получавших антигипертензивные препараты, более высокое диастолическое артериальное давление было связано с более низким риском падений в нескорректированной модели и в модели, скорректированной с учетом демографических данных, употребления алкоголя, индекса массы тела, хронических заболеваний, зрения и телесной боли. Анализ также показал повышенный риск падений у женщин с диастолическим артериальным давлением <70 мм рт. ст. Бета-блокаторы были единственным классом антигипертензивных препаратов, который был связан с повышенным риском падений по сравнению со всеми другими типами антигипертензивных препаратов. Повышенный риск был снижен после поправки на факторы риска падений и стал несущественным после поправки на физическую функцию нижних конечностей, предполагая, что ассоциация может быть связана с дифференцированным использованием бета-блокаторов среди женщин с факторами риска падений [22].
Учитывая отсутствие доказательств связи длительного антигипертензивного лечения с падениями, клиницисты обычно ссылаются на риск падений как на причину отказа от лечения для снижения целевого уровня артериального давления у пожилых людей. В отличие от слабой обратной связи диастолического артериального давления в положении сидя с самооценкой падений среди женщин, получавших лечение по поводу артериальной гипертензии, в исследовании Bromfield S.G. et al [29] не выявлено связи между измерением систолического или диастолического артериального давления в положении сидя с травмами и падениями. Необходимо дальнейшее изучение того, связаны ли низкие уровни диастолического артериального давления во время лечения с повышенным риском падений.
Показано, что использование ингибиторов ангиотензинпревращающего фермента и нитроглицерина у пациентов с артериальной гипертензией в дооперационном периоде позитивно влияет на результаты хирургического лечения первичной глаукомы [30, 31, 32]. Недостаточное или неэффективное лечение артериальной гипертензии представляет значимый фактор риска плохого ответа на антиангиогенную терапию при неоваскулярной возрастной макулярной дегенерации [33] и развития открытоугольной глаукомы [34].
Исследование Quan Y. et al [18], как и проведенное нами, выявило существенную корреляцию между артериальной гипертензией и саркопенией у пожилых пациентов без нарушения зрения (OR=1,39; 95% ДИ: 1,15-1,67; р<0,01). Другие исследования также показали, что саркопения имеет существенную связь с артериальной гипертензией [19, 35]. Однако в исследований [19], проведенном с участием 4252 взрослых мужчин в Англии, не удалось обнаружить значимой связи между саркопенией и артериальной гипертензией. Исследователи отметили, что не было выявлено существенной связи между саркопенией и саркопеническим ожирением с риском развития сердечно-сосудистых заболеваний. Аналогичным образом, другое когортное исследование, проведенное с участием 3366 пожилых людей в Соединенных Штатах, показало, что саркопеническое ожирение, идентифицированное на основе мышечной массы, не было существенно связано с сердечно-сосудистыми заболеваниями. Тем не менее, некоторые исследования показали, что саркопения и саркопеническое ожирение имеют значительную связь с артериальной гипертензией [35]. Ожирение в значительной степени связано с артериальной гипертензией, и противоречивые данные о связи между лицами с саркопеническим ожирением и риском развития артериальной гипертензии могут быть связаны с различиями в исследуемых группах населения и отсутствием единого диагностического метода или различных инструментов оценки состава тела, которые использовались для диагностики саркопенического ожирения [19].
Саркопения связана с развитием артериальной гипертензии посредством различных потенциальных механизмов, таких как недостаточное потребление белка, резистентность к инсулину, снижение физической активности, резистентность к инсулину и хроническое воспаление [18]. Хроническое воспаление, особенно выработка катаболических цитокинов, широко изучалось как основной механизм развития саркопении и возрастных хронических заболеваний, включая гипертонию. Воспалительная реакция может вызвать высвобождение цитокинов, которые способствуют расщеплению мышечного белка и ускоряют прогрессирование саркопении. Эти воспалительные факторы также могут влиять на симпатическую нервную систему и ренин-ангиотензин-альдостероновую систему, приводя к повышению артериального давления. Кроме того, появляется все больше доказательств связи резистентности к инсулину с саркопенией [18]. Резистентность к инсулину не только усугубляет потерю мышечной силы, но и увеличивает риск артериальной гипертензии за счет различных механизмов, включая повышенную активность ангиотензина II и альдостерона [36]. Gu Y. et al. [37] обнаружили, что мышечная сила служит прогностическим фактором возникновения артериальной гипертензии у лиц среднего и пожилого возраста. Независимая роль мышечной силы в профилактике хронических заболеваний получает все большее признание. Было показано, что мышечная сила и тренировки на выносливость повышают чувствительность к инсулину, что является ключевым механизмом развития артериальной гипертензии [37].
Развитие саркопении при артериальной гипертензии, помимо названных выше механизмов, связано с резистентностью к инсулину, которая усугубляет потерю мышечной силы [38]. Резистентность к инсулину способствует развитию гипертонии через несколько механизмов, среди которых усиление активности тканевого ангиотензина II и альдостерона, повышенная активность симпатической нервной системы, окислительный стресс, и новое явление, известное как «эндотелиальная инсулинорезистентность». Показано, что подавление зависимых от активных форм кислорода путей в эндотелии восстанавливает доставку инсулина к периферическим органам за счет сохранения доступности оксида азота. Согласно этой точке зрения, в основе артериальной гипертензии лежит резистентность к инсулину [39].
Заключение. Функциональными дефицитами, ухудшающими индивидуальную жизнеспособность пожилых пациентов с нарушением зрительной функции, сочетанным с артериальной гипертензией, являются синдром падений, когнитивных нарушений, саркопении, депрессии и нарушения сна, частота которых значительно превышает частоту среди пациентов, имеющих нарушение зрительной функции.
Сочетание артериальной гипертензии с нарушением зрительной функции у пожилых пациентов пожилого возраста повышает риск развития преимущественно когнитивных нарушений, саркопении, депрессии и синдрома падений на 18-20%, но не влияет на формирование синдрома тревоги и мальнутриции, что следует учитывать при реализации геронтопрофилактических мероприятий среди данного контингента. Поэтому терапевтам, кардиологам и офтальмологам необходимо стремиться к раннему выявлению артериальной гипертензии и нарушения зрительной функции, их коррекции для профилактики функциональных дефицитов.
Информация о финансировании
Финансирование данной работы не проводилось





















Список литературы